Fièvre du Nil occidental
Projet collaboratif et formulaire pour poster vos questions et/ou vos commentaires
Ce wiki est un projet collaboratif, auquel chacun peut apporter sa pierre, soit par les questions issues de sa pratique pour lesquelles les réponses sont incertaines ou absentes, soit par les réponses qu'il souhaite lui-même apporter.
Vous devez pour cela vous entrer votre question ou votre commentaire en utilisant notre formulaire en ligne ici...
Qu'est-ce que la fièvre du Nil occidental ou west nile virus ?
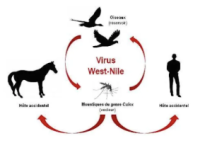
Le Virus du Nil Occidental (VNO ou West Nile Virus - WNV) est un arbovirus pouvant provoquer des atteintes neurologiques chez l'homme. C'est un virus des oiseaux qui peut aussi infecter l'homme et le cheval [1].
Cet arbovirus appartient à la famille des Flaviviridæ et au genre Orthoflavivirus qui comprend également les virus de la fièvre jaune, de la dengue, du Zika et de l'encéphalite japonaise.
C'est une maladie qui touche les humains, les chevaux et quelques espèces d'oiseaux. Mais le spectre d'hôtes est très large le virus pouvant se répliquer sur les oiseaux, les reptiles, les amphibiens, les mammifères, les moustiques et les tiques [2].
Il s'agit de ce que l'on appelle « une maladie émergente ». À l'exemple de la pandémie de Covid-19 « un virus émergent est un virus qui apparaît pour la première fois chez un hôte, sans n'y avoir jamais été détecté auparavant. Ces virus peuvent provenir d'autres espèces, par exemple animales (zoonoses), ou de l'environnement. Il peut s'agir de virus inconnus ou de virus déjà connus ayant fait l'objet de mutations génétiques leur permettant de se transmettre plus facilement, de contourner les défenses immunitaires de l'hôte ou de devenir pathogènes pour de nouvelles espèces »
Les virus émergents font l'objet d'une vigilance particulière de la part des autorités sanitaires, car ils sont susceptibles d'engendrer des maladies encore peu comprises, donc difficiles à diagnostiquer et à enrayer.
La fièvre du Nil occidental est une maladie listée et à déclaration obligatoire dans le Code sanitaire pour les animaux terrestres de l'Organisation mondiale de la santé animale (OMSA) [3].
Références :
[2]. Fondation pour la Recherche Médicale. Tout savoir sur les virus émergents.
[3]. Organisation mondiale de la santé animale. Fièvre de West Nile.
Qualité de la preuve : Grade 1
Mots clés : virus du Nil occidental [west nile virus].
Comment se transmet la maladie ?
Les oiseaux sont le principal réservoir du virus et la transmission aux autres oiseaux, à l'homme et aux chevaux se fait par l'intermédiaire des moustiques du genre culex pipiens [1].
Le principal réservoir du virus est aviaire et l'homme est un hôte accidentel. Le moustique se contamine en se nourrissant sur des oiseaux infectés et pourra, à l'occasion d'une autre piqûre, transmettre le virus à un autre oiseau ou à un hôte accidentel comme l'homme ou le cheval.
L'homme et le cheval représentent des "culs-de-sac épidémiologiques" pour le virus West Nile car la quantité de virus dans leur sang (virémie) est insuffisante pour infecter un moustique lors d'une piqûre et permettre ainsi la transmission interhumaine directe de la maladie, ni de transmission via les moustiques d'un humain infecté à un autre humain [2 ,3].
Dans les zones tempérées la transmission est saisonnière lors de la période d'activité des moustiques de mai à novembre.
En dehors de la transmission vectorielle, une transmission rare mais possible peut survenir lors de transfusions sanguines ou des transplantations d'organes (greffes) [3].
La surveillance repose sur la déclaration obligatoire (DO) des cas, importés ou autochtones, documentés biologiquement (confirmés ou probables).
Références:
[1]. Organisation mondiale de la santé animale. Fièvre de West Nile.
Qualité de la preuve : Grade 1
Mots clés : virus du Nil occidental ; transmission [west nile virus ; transmission].
Quelle est la diffusion du virus du Nil occidental ?
Le WNV a été isolé pour la première fois en 1937 en Ouganda puis il a été décrit comme responsable d'une épidémie en Israël en 1951 [1]. Il s'est ensuite largement diffusé.
En 1999 la maladie est apparue pour la première fois dans les pays occidentaux dans la région de New York suite à l'importation d'un oiseau infecté, provoquant la mort d'oiseaux sauvages, d'oiseaux de parcs zoologiques, de chevaux, et d'humains.
Il s'est ensuite répandu notamment en Amérique du Nord, en Amérique du Sud et en Europe et son aire de diffusion s'est largement étendue au cours de la dernière décennie, favorisée par divers facteurs tels que le changement climatique, avec des hivers doux, des saisons chaudes plus longues, la multiplication des régimes de précipitations qui augmentent l'activité des moustiques et permettent au virus d'hiverner au sein des populations de moustiques [1-5].
Le WNV confirme son extension en France avec la détection chaque année depuis 2022 de cas humains et équins sur la façade atlantique, en Nouvelle Aquitaine [6].
En France en 2024, 38 cas humains autochtones d'infection par le WNV, c'est-à-dire infectés en France hexagonale, ont été identifiés dans les régions Provence-Alpes-Côte d'Azur, Occitanie et Nouvelle-Aquitaine : 24 cas dans le Var, 9 dans l'Hérault, 3 dans le Gard, 1 en Gironde. Le Pays Basque a été affecté pour la première fois [6]. En 2025 l'Île de France et l'Auvergne Rhône Alpes sont également touchées pour la première fois
Parmi ces 38 cas 18 ont été classés comme confirmés et 20 probables.
Sur la même période 3 cas ont été signalés comme importés d'Italie, du Maroc et du Pérou.
La diffusion du WNV risque certainement d'augmenter et la surveillance épidémiologique du WNV en France repose depuis 2001 sur la déclaration obligatoire des cas importés ou autochtones documentés biologiquement [6]. Mais la prédiction du risque reste complexe en raison des interférences entre le vecteur, l'environnement et les hôtes [2-5].
Références : [1]. Organisation mondiale de la santé animale. Fièvre de West Nile.
Qualité de la preuve : Grade 1
Mots clés : virus du Nil occidental ; épidémiologie [west nile virus ; epidemiology].
Quels sont les symptômes de la fièvre du Nil occidental ?
Le virus du Nil occidental représente un problème de santé publique en raison de sa pathogénèse et de ses propriétés neurotropes.
La période d'incubation (entre la morsure et l'apparition des symptômes) est généralement de 2 à 14 jours [1, 2].
Dans 80% des cas l'infection reste asymptomatique [1, 2].
Les symptômes les plus fréquents sont la fatigue (96%), de la fièvre (81%), des céphalées, des myalgies et une faiblesse musculaire [3]. D'autres symptômes tels que des nausées, des douleurs abdominales, des diarrhées, et différents symptômes respiratoires peuvent se manifester Environ 50 % des patients peuvent développer une lymphadénopathie associée à une éruption cutanée [1-3].
Ces symptômes sont généralement légers et disparaissent en moins d'une semaine, mais une fatigue prolongée, en moyenne 36 jours est fréquente [3].
Dans environ 1% des cas des complications neurologiques peuvent survenir : encéphalite, méningite, confusion, convulsions, poliomyélite et coma [3]. Dans de rares cas, des paralysies des nerfs crâniens, des troubles du mouvement et des caractéristiques parkinsoniennes ont également été rapportés.
Des manifestations oculaires sont également possibles. La manifestation oculaire la plus fréquente est une choriorétinite multifocale bilatérale présentant un aspect caractéristique, observée dans 80% des formes neuroinvasives. Plusieurs autres manifestations ophtalmologiques ont également été rapportées, notamment une uvéite antérieure, une rétinite, une vascularite rétinienne, une neuropathie optique et des cicatrices choriorétiniennes congénitales. L'évolution est généralement spontanément résolutive avec retour à une vision normale de base, mais une déficience visuelle persistante est possible du fait des cicatrices [4].
Plus rarement le foie, le cœur ou le pancréas peuvent être atteints.
Les symptômes d'une infection grave peuvent durer plusieurs semaines.
Dans la majorité des cas la maladie guérit spontanément mais rarement elle peut être mortelle notamment chez les personnes âgée, fragiles ou immunodéprimées [1-3].
Références:
[1].Institut Pasteur. West Nile. MAJ Août 2025.
Qualité de la preuve : Grade 1
Mots clés : virus du Nil occidental ; signes et symptômes [west nile virus ; signs and symptoms].
Comment contracte-t-on la maladie ?
La transmission du VNO est quasi exclusivement vectorielle. L'infection à VNO n'est pas contagieuse à proprement parler.
En dehors de la transmission mère-enfant, la transmission interhumaine n'est possible que par transfusion sanguine, transplantation d'organe ou en cas d'accident d'exposition au sang d'un sujet virémique [1].
La transmission par transfusion sanguine ou transplantation d'organes solides a été démontrée chez une quarantaine de patients depuis 2002 dont 36 aux États-Unis et en Italie [2]. 26 cas de transmissions ont été documentés à partir de transplantations d'organes solides de 9 donneurs contaminés, avant leur décès, par voie sanguine ou piqure de moustique. La moitié de ces patients ont développé une forme neuroinvasive, dont 6 cas mortels [2]. Aucun cas de transmission n'a été observé à ce jour chez les receveurs de cellules souches hématopoïétiques [2].
Ces données ont conduit le haut conseil à la santé publique à publier des recommandations concernant les produits sanguins labiles et les dons d'organes [3].
- Les cas humains d'infection par le VNO diagnostiqués sur le territoire français doivent être signalés comme une maladie à déclaration obligatoire à Santé publique France ;
- Pour les produits sanguins labiles:
– Mettre en place dans le département concerné, dès le premier cas humain autochtone confirmé, un test génomique VNO unitaire pour les donneurs ;
– Placer en quarantaine les produits sanguins labiles (à l'exception des concentrés plaquettaires viro-inactivés) issus des dons collectés entre la date de l'alerte et celle de la mise en place effective du test génomique VNO ;
– Ajourner de 28 jours ou réaliser un test génomique VNO unitaire pour les voyageurs ayant séjourné au moins une nuit dans ce département.
- Pour les dons d'organes:
– Le plus en amont possible du don réalisation de deux tests (test de détection d'ARN et sérologie IgM) pour la qualification du don ;
– Encourager les laboratoires à développer la réalisation en routine de tests de diagnostic des arboviroses et notamment de l'infection à VNO, avec l'objectif de pouvoir effectuer 7 jours sur 7 et 24 heures sur 24 l'ensemble des marqueurs susceptibles d'être demandés en urgence.
Aux États-Unis la FDA recommande le dépistage du VNO chez les donneurs d'ovocytes ou de sperme entre le 1er juin et le 31 octobre de chaque année, période d'activité du VNO, et bien qu'il n'y ait aucune preuve de transmission par les cellules reproductrices il est recommandé de reporter les dons de gamètes par les personnes ayant une infection confirmée ou suspectée dans les 120 jours précédents [4].
Mais le risque reste faible vues les faibles virémies. Ã… la date de mai 2024, aucun cas d'infection à VNO secondaire à une transmission par une de ces modalités n'a été identifié en France.
Références :
Qualité de la preuve : Grade 3
Mots clés : virus du Nil occidental ; transmission d'infection [west nile virus ; disease transmision].
Y a-t-il des répercussions sur la grossesse ?
La transmission de la mère à l'enfant, soit verticale soit par l'allaitement maternel, semble possible, sur la base d'un tout petit nombre de cas rapportés.
En 2002 un cas de transmission transplacentaire avait été signalé aux Centers for disease control and prevention (CDC) états-uniens associé à des anomalies fœtales (choriorétinite et graves anomalies cérébrales [1].
Dans une étude prospective cas témoin [2] comparant 25 femmes infectées par le VNO au cours des 1er, 2e et 3e trimestres de leur grossesse et 28 femmes non infectées, de statut démographique similaire, le poids, la taille et le taux de malformations congénitales à la naissance étaient similaires. Les examens de suivi étaient également normaux et les tests évaluant le développement moteur, cognitif, communicationnel et le comportement adaptatif ont montré des performances correspondant au niveau attendu pour leur âge.
Dans une autre étude plus ancienne 72 enfants nés de femmes infectées par le VNO pendant leur grossesse ont été signalés aux CDC aux USA. La quasi-totalité était en bonne santé et aucun enfant ne présentait de preuve concluante d'infection congénitale due au VNO [3]. Chez 3 nourrissons ayant développé une infection au VNO dans la semaine suivant la naissance l'enquête anamnestique suggérait une contamination péri-partum [4].
Dans une étude rétrospective sur 549 nourrissons nés après une épidémie de VNO aucune différence clinique significative n'a été observée entre ceux nés de mères exposées ou non exposées [5].
On sait peu de choses sur la transmission du virus dans le lait maternel. On a recensé le cas d'une personne infectée par le virus du Nil occidental suite à une transfusion sanguine après un accouchement. Le virus a été retrouvé dans le lait maternel. L'enfant allaité a été testé positif au virus du Nil occidental, mais n'a présenté aucun symptôme et est resté en bonne santé. Il n'existe aucune recommandation d'arrêter l'allaitement en raison du virus du Nil occidental [6].
Le nombre de cas rapportés et de complications reste rare mais les femmes enceintes doivent rester vigilantes et prendre des précautions pour réduire leur risque d'infection par le virus du Nil occidental (VNO) et autres arboviroses [1].
Références ':
[1].Intrauterine West Nile Virus Infection --- New York, 2002.
[4].[https://jamanetwork.com/journals/jama/fullarticle/2836058 Gould CV, Staples JE, Guagliardo SAJ, Martin SW, Lyons S, Hills SL, et al. West Nile Virus: A Review. JAMA. 19 août 2025;334(7):618 28.,
Qualité de la preuve : Grade 3
Mots clés : virus du Nil occidental ; grossesse [west nile virus ; pregnancy].
Comment confirmer le diagnostic ?
La méthode diagnostique la plus couramment utilisée est le test immuno-enzymatique ELISA de détection des IgM.
Dans la plupart des cas, les IgM sont détectables dans le sérum et le liquide céphalo-rachidien. La sensibilité est de 95 % à 100 % [1]. Les anticorps IgM spécifiques du VNO ne sont détectés qu'à la fin de la virémie, soit le plus souvent à partir du 8e jour après l'apparition des signes cliniques [1,2].
Un taux élevé d'anticorps IgM anti-VNO chez une personne atteinte d'encéphalite ou de méningite est probablement le signe d'une infection ; cependant, les IgM peuvent persister pendant plusieurs mois, voire plus d'un an. De plus, la présence d'IgM intrathécales spécifiques du VNO suggère fortement une infection du système nerveux central, car les anticorps IgM humoraux ne traversent pas la barrière hémato-encéphalique [2, 3].
Le diagnostic du virus du Nil occidental est fondé sur la clinique, le contexte épidémiologique et la détection des anticorps sériques [4].
Références :
[1].Kemmerly SA. Diagnosis and Treatment of West Nile Infections. Ochsner J. 2003;5(3):16 7.
Qualité de la preuve : Grade 3
Mots clés : virus du Nil occidental ; diagnostic [west nile virus ; diagnosis].
Quel est le traitement ?
Il n'y a pas de traitement spécifique disponible [1,2].
Les patients présentant des complications neurologiques (encéphalite, myélite) nécessitent une surveillance particulière en service de soins intensifs [1,2].
Les données d'essais de phase 1 et 2 concernant divers traitements (immunoglobulines, anticorps monoclonaux, interféron, corticostéroïdes, antiviraux) sont non conclusives [1-3].
Le traitement est essentiellement symptomatique avec des soins de support : repos, hydratation, antipyrétiques, antalgiques [4].
Références :
[4].Institut Pasteur. West Nile. MAJ Août 2025.
Qualité de la preuve: Grade 3
Mots clés : virus du Nil occidental ; thérapeutique [west nile virus ; therapeutics].
Comment se protéger ?
La fièvre de West Nile est inscrite sur la liste de l'OMSA des maladies à notification obligatoire [1].
Lorsque les systèmes de surveillance locale identifient des signes d'activité du VNO il importe de sensibiliser la population aux mesures habituelles de protection contre les moustiques [1,2].
Suppression de tous les possibles gites larvaires (eau stagnante) au domicile et à proximité
- Vider les vases, les soucoupes des pots de fleurs ou les remplir de sable humide ;
- Supprimer ou vider régulièrement les petits récipients pouvant contenir de l'eau dans les jardins ;
- Rendre les bidons de récupération d'eau de pluie inaccessibles aux moustiques (les couvrir d'une moustiquaire ou d'un tissu fin), retourner les arrosoirs ;
- Prévoir une pente suffisante pour que l'eau ne stagne pas dans les gouttières, veiller à la bonne évacuation des eaux de pluie ;
- Ranger à l'abri de la pluie tous les stockages pouvant contenir de l'eau : pneus, bâches plastique, jeux d'enfants.
Protection individuelle en particulier à l'aube et au crépuscule, période d'activité des moustiques
- Privilégier le port de vêtements adéquats, couvrants, amples et longs, éventuellement imprégnés d'insecticides ;
- Utiliser des répulsifs cutanés sur les parties du corps non couvertes ;
- Utiliser des moustiquaires (moustiquaires de lit, de berceau), de préférence imprégnées, et penser à vérifier leur intégrité ;
- Limiter les activités en extérieur en fin d'après-midi, au crépuscule et à l'aube (pics d'activité du moustique).
Quelle possibilité de vaccination?
La recherche a permis de développer plusieurs vaccins efficaces chez les chevaux, mais il n'existe actuellement aucun vaccin humain.
Une piste de recherche porte sur des techniques utilisant des moustiques génétiquement modifiés ciblant la maladie au niveau du vecteur avec des effets écologiques minimes [3].
En l'absence de traitement ou de vaccin humain, la prévention repose sur les mesures de protection individuelle, la surveillance du VNO et la lutte contre les moustiques. L'infection est immunisante et l'immunité post-infectieuse semble longue. Les cas documentés de réinfection sont rares [4].
Références :
[1].Organisation mondiale de la santé animale. Fièvre de West Nile.
Qualité de la preuve : Grade 3